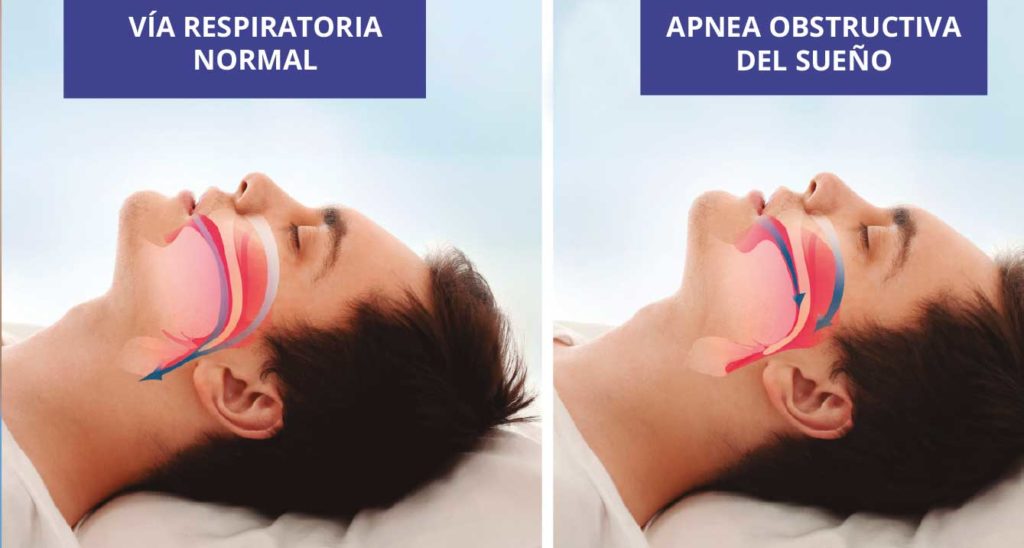
Es un trastorno que se caracteriza por la presencia de un número anormal de episodios intermitentes, en lo que se interrumpe de manera total (apneas) o parcial (hipopneas) el flujo respiratorio durante el dormir.
Hace medio siglo se desconocía el SAOS y por consecuencia su impacto.
Sin embargo, durante las últimas décadas, su relevancia es evidente
debido a que representa una causa significativa de morbilidad y mortalidad.
La implementación de las clínicas de sueño, ha sido de mucha importancia para realizar el diagnóstico temprano de la enfermedad y disminuir sus consecuencias, modificando los mecanismos fisiopatológicos que alteran la arquitectura del sueño y la función cardiopulmonar.

Patogénesis:
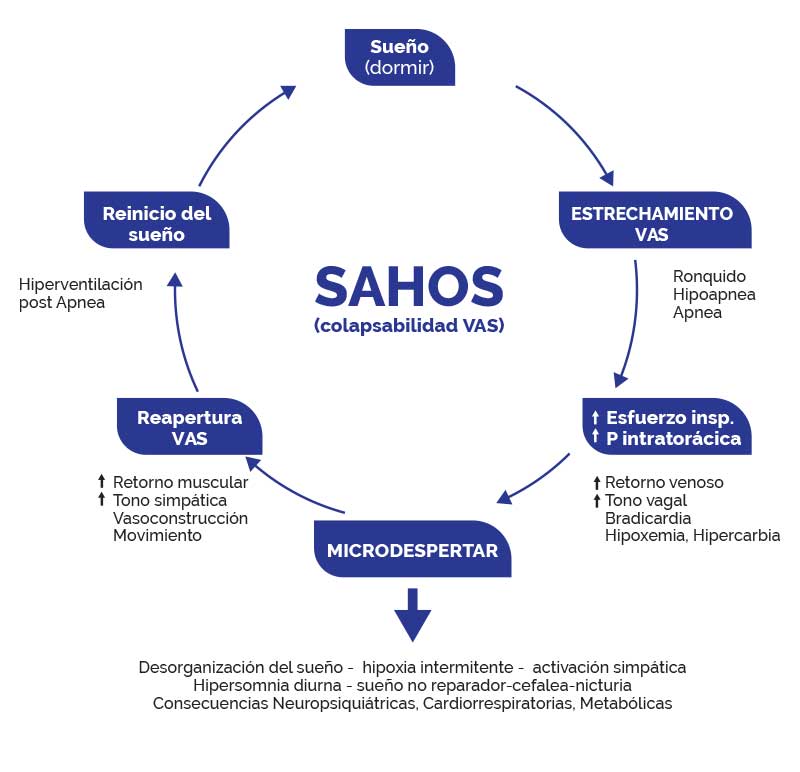
El SAOS se caracteriza por eventos de obstrucción de la vía aérea que conduce a episodios de hipoxemia, cambios de presión intratorácica y activación del sistema simpático.
Estos mecanismos durante el sueño conducen a un aumento de la presión arterial sistémica, incremento de la poscarga ventricular y disminución del gasto cardiaco.
La patogénesis de la enfermedad cardiovascular, comparte factores de riesgo con SAOS.
Lo anterior ha producido resultados controversiales y el desarrollo constante de estudios que en la actualidad apoyan de manera importante el papel del SAOS, como un factor de riesgo independiente para el desarrollo de enfermedades cardiovasculares.
Las alteraciones en la respiración durante el sueño, repercuten en la circulación pulmonar, se ha reconocido a la hipoxia y la hipercapnia como los principales mecanismos, aunque también participan la disfunción ventricular, la generación de productos de oxidación, el aumento de endotelina 1 y la reducción de óxido nítrico.
Lo anterior contribuye a la prevalencia de Hipertensión Pulmonar en pacientes con SAOS.
Durante la noche, tienen
ronquidos intermitentes y apneas continuas en número mayor de 5 o hipopneas.
La suma de ambas se llama el IAH.
Desde el punto de vista
bioquímico tienen alteración en su glucosa, lípidos y algunas veces en sus pruebas hepáticas.
Prevalencia:
- En los hombres, 4 de cada 10 hombres, tienen SAOS.
- En las mujeres, 1 de cada 10 mujeres, tienen SAOS.
- La prevalencia en Latinoamérica es aproximadamente de 32 a 35%.
- Algunas de las causas son: la edad, el género, la obesidad, estilo de vida.
Riesgos:
- Hipertensión Arterial.
- Hipertensión Arterial Pulmonar.
- Enfermedad Cerebrovascular.
- Síndrome Metabólico.
- Trastornos de Conducta.
- Somnolencia severa que pueda producir accidentes.
Diagnóstico:
- Historia clínica.
- Comorbilidades Asociadas.
- Test de EPWORTH.
- Test de PLM.
- Polisomnografía de sueño gold estándar.
- Poligrafía respiratoria
Con estos últimos dos métodos diagnósticos, lo que nos interesa conocer es el Índice de Apnea Hipopnea (IAH) el cual debe de ser menor a 5 por hora.

1. Historia Clínica:
Los pacientes con SAOS tienen mucho cansancio, cefaleas, mal carácter, se olvidan de sus obligaciones y en ocasiones son más propensos a tener cambios de conducta que pueden llevarlos a trastornos psiquiátricos; desde el punto de vista clínico, aumentan su riesgo de tener enfermedad cardiovascular, que se entiende por Hipertensión Arterial Sistémica y riesgo de Arritmias.
2. Comorbilidades asociadas:
- Sobrepeso.
- Enfermedad Cerebrovascular.
- Diabetes mellitus.
- Hipertensión Arterial Sistémica.
- Hipertensión Pulmonar.
- Hiperlipidemias.
3. Test de EPWORTH.
4. Test de PLM.
5. Polisomnografía de sueño:
Es necesario que se realice en un laboratorio de sueño y consiste en la medición durante el sueño de las etapas del mismo, oximetría, flujos, apneas, movimientos de piernas, EKG, EEG, etc. El estudio dura entre 6 a 8 horas, que es el periodo de sueño.
6. Poligrafía Respiratoria:
Es un estudio que consiste en un aparato móvil, que puede ser llevado a casa y que se caracteriza porque no se puede realizar monitoreo de la actividad cerebral eléctrica, y/o EEG
A: Presencia de uno o más de los siguientes criterios:
- El paciente se queja de somnolencia, sueño no reparador, fatiga o síntomas de insomnio.
- El paciente despierta por cese de la respiración, sensación de ahogo o asfixia.
- El compañero o pareja reporta ronquido de manera habitual y/o cese de la respiración durante el sueño del paciente
B: La polisomnografía de sueño (PSG), o Poligrafía Respiratoria (PL) con monitor Portátil demuestran:
Cinco o más eventos respiratorios predominantes obstructivos o mixtos o hipopneas durante 1 hora
C: PSG o PR:
Quince o más eventos respiratorios predominantes obstructivos por hora en Polisomnongrafia de sueño o Poligrafia Respiratoria.
Para cumplir con el diagnóstico se requiere aplicar los criterios A más B o solamente C.
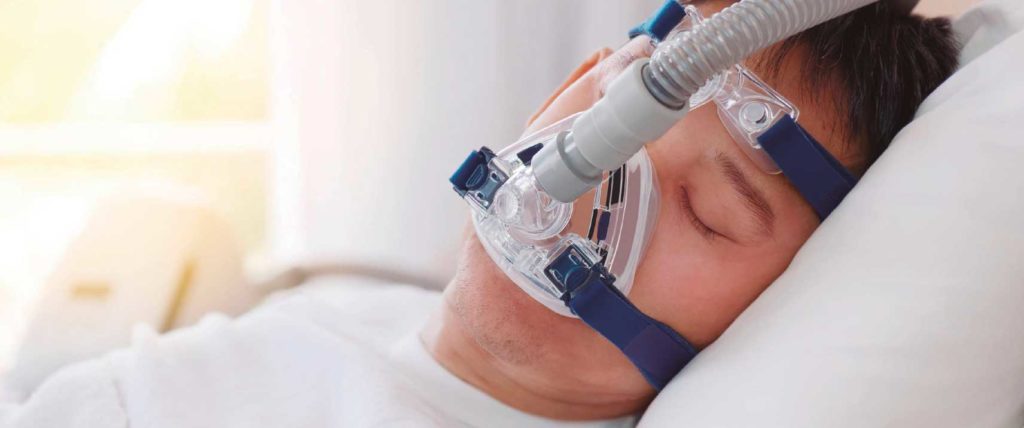
TRATAMIENTO:
El tratamiento actualmente se encamina a evitar el cierre de la vía aérea, con presión positiva continua o cuando es necesario durante la noche.
Generado por un compresor que puede tener incorporado oxigenó, y/ o humidificación.
A este aparato se le ha llamado CPAP y en pacientes con apnea centrales es necesario el uso de BIPAP.
Existen algunos otros tratamientos que hasta el momento no han sido exitosos como la Uvulopalatofaringoplastia, avance mandibular, antihistamínicos en mucosa nasal, etc.
Algunas alternativas en el
tratamiento que ayudan y
contribuyen para su recuperación son:
- Cambio de estilo de vida.
- Bajar de peso (Cirugía Bariática o dieta).
- Ejercicio dirigido.
PRONÓSTICO:
Depende del apego al tratamiento, ya que este se encuentra entre el 70 y 75% con el uso de CPAP y cambio de estilo de vida.

Bibiliografia:
1.Broadbend WH. On Cheyne-Stokes´ Respiration in Cerebral Haemorrage. The Lancet. 1877; 109:307-309.
2.Mackenzie M. A Manual of Diseases of the troat and Nose, including the Pharynx, Larinx, Trache, Oesuphgus, Nasal Cavities, and Neck. London: Churchill; 18809.
3.Guilleminault C, Tilkian A, Dement WC. Thesleep apnea syndromes. Annu Rev Med. 1976; 465-484.
4. American Academy of Sleep Medicine. Internationall Classification of Sleep Desorder: Diagnostic and CCoding Manual. 2ndEdn. Westchester, American Academy Of Sleep Medicine, 2005.
5.Duran J, Esnaola S, Rubio R, Iztueta A. Obstructive sleep apnea-hypopnea and related clinical features in a population-based sample of subjects aged 30 to 70 yr. Am J Respir Crit Care Med. 2001; 163:695-689.
6. Young T, Peppard PE, Gottlieb DJ. Epidemiology of obstructive sleep apnea: a population health perpective. Am J Respire Crit Care Med. 2003; 165:1217-1239.
7. Durán J, Esnaola S, Rubio R, De la Torre G, Sollés J, Goicolea A. Obstructive sleep apnoea in the elderly. A population based-study in the regeral population aged 71-100. Eur Respir J. 2000; 16 (suppl 31):167.
8. Ali NJ, Pitson DJ, Stradling JR. Snoring, sleep disturbance, and behaviour in 4-45 year olds. Arch Dis Child. 1993; 68:360-366




